Пандемия, которая всегда впереди. Как изменилась украинская медицина через год после первого локдауна

Год назад в Украине ввели жесткий локдаун: не работал общественный транспорт, закрылись кафе, рестораны и развлекательные заведения. Большинство людей перешли на работу в онлайне и не могли даже гулять в парках.
Тот локдаун правительство объясняло, в частности тем, что ограничения должны дать время на подготовку больниц, чтобы принимать больных коронавирусом. Но действительно ли он помог подготовить медицинскую систему и как она изменилась за год — читайте в нашем материале.
Как локдаун повлиял на распространение COVID-19
Весной 2020 года Украина столкнулась с пандемией позже, чем страны Западной Европы. Первые 100 случаев в Украине зафиксировали 24 марта, Италия же такого показателя достигла еще 24 февраля, Испания — 2 марта, а соседняя Польша — 14-го.
Пока в европейских странах действовал карантин, они усиливали свои
системы тестирования и отслеживания контактов. Поэтому даже после снятия ограничений это позволило им быстро выявлять и изолировать больных.
В Украине карантин сдерживал рост заболеваемости и смертности, а когда его ослабили, количество больных начало увеличиваться.

В аналитическом обзоре «Здоровье и образование: как пандемия COVID-19 повлияла на доступ к публичным услугам в Украине», подготовленном при поддержке Международного фонда «Возрождение», говорится, что с июня 2020 года объем ежедневных тестов все меньше соответствовал потребности в них.
Об этом свидетельствует динамика коэффициента обнаружения — основного показателя способности системы обнаруживать новые случаи (отношение выявленных случаев к проведенным тестам). С лета 2020 года этот показатель начал отдалятся от рекомендованного ВОЗ значения в 5%. В октябре-декабре он отличался от рекомендованного значения в 5-7 раз. Соответственно, плохое выявления новых случаев не позволяет реально оценить масштабы эпидемии в Украине.
Кроме того, из-за роста заболеваемости летом 2020 года государственные лаборатории не могли обрабатывать то количество образцов, которое к ним поступало. Возникали очереди, результаты тестов возвращались через 5-7 дней, а иногда даже больше, когда они уже не были информативными для принятия клинических решений или отслеживания контактных лиц.
Заместитель министра здравоохранения в 2016-2019 годах Павел Ковтонюк отмечает, что основной стратегией правительства в противодействии COVID-19 стало создание достаточного количества коек для всех, кто нуждается в госпитализации, а не выявление новых случаев и контроль за распространением заболеваемости. Такие действия привели к нагрузке на больничную систему в эпицентрах пандемии, особенно в крупных городах.

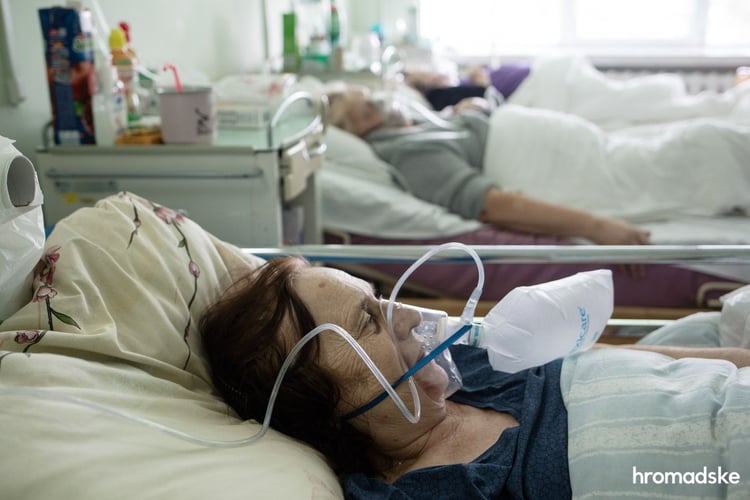
Как изменилась ситуация с кислородом и «ковидными» койками
По состоянию на январь 2021 года, по данным Национальной службы здоровья, в Украине выделены более 58 тысяч «ковидных» коек, в июне 2020-го их было лишь немногим больше 17 тысяч. Постепенно с увеличением числа больных увеличивалось и количество коек для них.
Впрочем, если в начале эпидемии не было необходимого оборудования для лечения больных ковидом, то впоследствии, по словам начальника отдела промоции здоровья Одесского областного центра общественного здоровья Святослава Линникова, проблема с этим разрешилась.
«Если в начале пандемии все искали аппараты искусственной вентиляции легких, то потом оказалось, что они не так нужны больным, как кислород. И мы начали его проводить», — объясняет Линников.
По его словам, главные изменения за этот год, которые произошли в больницах, — установка нового оборудования и ремонт в отделениях.
«Раньше кислород у нас был в баллонах, хотя так его привозить непродуктивно. Сейчас устанавливают криоцилиндры или мини-заводы на территории больниц», — говорит Святослав.

Врач ЦРБ Киево-Святошинского района Александр Азаров подтверждает, что обеспечение кислородом в его больнице улучшилось.
«До коронавируса не было централизованной подачи кислорода, или она была только в реанимации. Сейчас же в большинстве больниц это есть, и человек имеет возможность быть подключенным к кислороду», — говорит он.
Теперь, по словам Александра Азарова, в больницах также есть достаточное количество аппаратов искусственной вентиляции легких, которых раньше не хватало.
«В каждом отделении есть профессиональный прибор, с помощью которого мы можем измерить артериальное давление, пульс, сатурацию. Раньше они были только в реанимационных отделениях», — добавляет врач.
Среди положительных изменений он также называет обеспечение больных базовыми наборами бесплатных лекарств, а врачей — средствами индивидуальной защиты.
«Раньше, до коронавируса, у нас была большая проблема даже с медицинскими перчатками. Никто бы не работал, если бы не было средств индивидуальной защиты», — говорит Азаров.
Но, по словам Святослава Линникова, чтобы улучшить качество медицинских услуг в Украине, все равно требуется еще много работы.
«Пандемия в течение длительного времени шла впереди нас, а мы догоняли ее. Сейчас надо продолжать обновлять оборудование больниц, улучшать условия в приемных отделениях, устанавливать компьютерные томографы, которых не хватает в некоторых районных больницах», — отмечает Линников.

Как эпидемия повлияла на семейных врачей
Врачи первичного звена в 2020 году были перегружены из-за больных с коронавирусом, говорит Святослав Линников. Это создавало дополнительные препятствия для других пациентов.
«В больших городах более-менее справлялись с лечением других пациентов. Но если в селе закрывалась районная больница, потому что все врачи заболели коронавирусом, то ближайшая больница могла быть в 100 км от дома. Это уменьшало доступность медицинской помощи», — рассказывает Святослав Линников.
Директор центра первичной медико-санитарной помощи и семейный врач Елена Колоденко говорит, что такая чрезмерная загруженность повлияла на индивидуальный осмотр пациентов.
«Мы всегда говорили, что пациента надо видеть. А теперь мы перешли на дистанционную форму наблюдения за больным. Чтобы она работала, между врачом и пациентом должны быть доверие и контакт. Пациент должен контролировать свое состояние и сообщать об этом семейному врачу», — отмечает Колоденко.
Впрочем, по ее словам, доступность медицинской помощи для пациентов зависит прежде всего от семейного врача. Поэтому некоторые центры первичной помощи создали колл-центры, куда больной мог позвонить, если не получилось связаться с семейным врачом.
Повлияла эпидемия и на доступ к лекарствам для хронически больных пациентов. В аналитическом отчете указано, что за период жестких карантинных ограничений в марте-апреле 2020 года объем выписанных рецептов снизился и к концу года так и не восстановился до прежних цифр. Например, это случилось с лекарствами для больных гипертонией: 992 766 рецептов в среднем в месяц до эпидемии и 852 215 — во время эпидемии (в среднем — уменьшение на 14%).
«Объемы выписанных рецептов остались низкими даже в конце 2020 года. Это может означать, что часть пациентов прервала терапию или прекратила контроль за своими хроническими болезнями», — отмечает заместитель министра здравоохранения в 2016-2019 годах Павел Ковтанюк.
По мнению Святослава Линникова, проблема заключается в том, что пациенты с хроническими заболеваниями входят в группу риска. Поэтому когда они идут на плановое посещение или за рецептом к семейному врачу, для них это может представлять угрозу заражения.
Что происходит с плановыми операциями и вакцинацией
Во время локдауна была проблема и с плановыми операциями — их отменяли.
«Были ограничены и даже отменены плановые операции, плановые посещения врачом пациентов, имеющих хронические заболевания. Человек не мог пройти обследование, потому что больницы и поликлиники не работали. Люди не могли получать своевременную помощь, что также является одной из причин смертности», — говорит эпидемиолог Людмила Мухарская.
Врач Александр Азаров говорит, что их больница только сейчас, с началом третьей волны, впервые полностью закрыла и переоборудовала хирургическое отделение. До сих пор оно работало.
Вопрос о плановых вакцинациях во время пандемии вызвал беспокойство у Всемирной организации здравоохранения. Ранее Украина уже имела опыт со значительным спадом вакцинации, который начался в 2009-2010 годах. Однако значительного падения охвата основными вакцинами в 2020 году не произошло.
Так, например, уровень охвата вакцинацией от дифтерии, столбняка и коклюша детей до 1 года остался таким же, как и в 2019 году (80%), а уровень охвата вакцинами от полиомиелита и гепатита В даже вырос (с 78% до 83% для полиомиелита и с 76% до 80% для гепатита B).

Начало третьей волны
С наступлением весны в Украине фиксируют стремительный рост числа больных коронавирусом. Ивано-Франковская, Черновицкая, Закарпатская и Житомирская области уже находятся в «красной» зоне. Быстрое распространение болезни связывают с новым штаммом, который обнаружили на западе Украины.
Александр Азаров говорит, что с прошлой недели 135 коек, отведенных для больных коронавирусом, заняты. Сейчас проблема — в поставщиках кислорода, потому что они не могут справиться с объемом, который требуется больнице.
«Каждый день у нас выписывается по 5-8 человек, и каждый день мы эти места снова заполняем новыми пациентами. У нас постоянно есть риск, что кислород вот-вот закончится. Раз в 2-3 дня приезжает машина с кислородом. Но этого мало, поэтому мы находимся на грани», — говорит врач.
Казалось бы, уменьшить количество тяжелых случаев и госпитализаций должна вакцинация от коронавируса, которая началась в Украине 24 февраля. Однако почти за три недели в Украине провакцинировали чуть более 38 тысяч человек. Это один из самых низких показателей в Европе.
Так, на Закарпатье прививки состоянию на 10 марта получили 444 человека — это едва ли не самый низкий показатель в Украине. Сейчас там вакцинирует только одна мобильная бригада, но к концу недели их количество обещают увеличить.
Впрочем, чтобы вакцинировать до конца 2021 года только приоритетные группы, не говоря уже обо всем взрослом населении, в день необходимо делать 65-70 тысяч прививок.
- Поделиться:
