«Супроводжувати людину, яка помирає — це важка праця». Про хоспіси та розуміння смерті після карантину

Цікавий феномен: коли людина приходить у цей світ, її зустрічають із подарунками, квітами, усі радіють; а коли помирає — намагаються уникати. В Україні не заведено говорити про смерть. У нас панує думка: «Чому він посміхається / навіщо йому вечірка / для чого концерт — він усе одно помирає». Таке ставлення до важкохворих має змінити розвиток паліативної допомоги.
Про хоспіси в Україні, вплив карантину на роботу служб паліативної допомоги та зміну ставлення до смерті після пандемії ми поговорили із засновницею Фонду паліативної допомоги «ЛаВіта» Мариною Лободіною.
Що таке паліативна допомога? Як подолати міфи щодо неї в Україні?
Паліативна допомога — це супровід важкохворих пацієнтів наприкінці життя. Ідеться не лише про медичну сферу. Є чимало соціальних, юридичних і духовних питань: це і розпорядження майном, і можливість побачити людей та відвідати місця, для яких не вистачало ресурсів, і розв'язання особистих проблем віри. Тому ми завжди говоримо про медичну, соціальну, юридичну та духовну опіку в паліативній допомозі.
Якість життя для важкохворого пацієнта — це комфорт перебування вдома чи в лікарні, відсутність болю, мобільність, можливість відчувати опіку, потрібність, повага до бажань людини, її часу, графіка та звичок. Це можливість жити так само, як до хвороби. Нехай менш активно, але жити — спілкуватися, будувати плани.
Найчастіше зустрічаються міфи про те, що паліативна допомога — догляд лише за людьми похилого віку чи пацієнтами з онкологічними хворобами. Це не так. Її надають особам усіх вікових категорій. Є дитяча й навіть перинатальна паліативна допомога, коли важку хворобу дитини діагностують ще під час вагітності матері.

Існує окремий міф: якщо потрапив у хоспіс — уже практично помер. Це неправда. Для прикладу, до хоспісу можуть направити онкохворого після хіміотерапії — зовсім не обов’язково це людина, яка помирає. Просто після такої процедури пацієнт потребує медичного нагляду, він може отримати таку послугу в хоспісі. Звичайно, багато пацієнтів покидають цей світ у хоспісах. Але рішення про госпіталізацію повинен ухвалити сам хворий. Він має погодитися на перебування в закладі, зокрема обрати місце завершення життя.
За всіма опитування та даними Всесвітньої організації охорони здоров’я 80% пацієнтів, які отримували паліативну допомогу, хотіли б померти вдома. Для забезпечення якісного догляду в Україні потрібно створити широку систему закладів паліативної допомоги — стаціонарні установи, мобільні служби, навчальні центри, консультаційні кабінети, респіраторні служби. Усі підрозділи повинні координуватися між собою та з сімейним лікарем пацієнта, зокрема для отримання безперервної медичної допомоги.
В Україні на якісну паліативну допомогу має право кожен. Але це деклароване право дуже часто не виконують. Поширена ситуація, коли людину виписують з онкодиспансеру просто додому. Установлений важкий діагноз, навіть оголошений лікарем обмежений прогноз життя — це не безвихідь. Хоча більшість пацієнтів і їхніх рідних (найчастіше через брак правдивої інформації) саме так і почуваються.
Що ж робити? Найперше — перевірити, чи пацієнт підписав декларацію, тому що саме сімейний лікар може забезпечити адекватне знеболення, контролювати стан пацієнта, дати направлення на огляд, аналізи, госпіталізацію в паліативний стаціонар чи зв'язати з мобільною паліативною службою й забезпечити право на отримання допомоги вдома.

Скільки людей потребують паліативної допомоги і яка кількість перебуває в хоспісах?
Паліативної допомоги потребують понад 324 тисячі українців різного віку. У 2019 році в Україні налічувалося 7 стаціонарних закладів «Хоспіс» і понад 1650 стаціонарних ліжок у паліативних відділень. Також працювало 8 мобільних служб. Це на всю країну. Звичайно, така кількість не відповідала потребам.
У 2020 році принцип роботи змінився. Національна служба здоров’я України почала укладати контракти з хоспісами та закладами мобільної паліативної допомоги (вже укладено 431 та 203 таких контракти відповідно). Після цього заклади почали отримувати гроші не за кількість ліжкомісць, як було раніше, а за кожного пацієнта, який отримав послуги в стаціонарі чи вдома.
Збільшення кількості служб паліативної допомоги мало б позитивно вплинути на покриття потреб населення. Але сам «гаманець» НСЗУ на паліативну допомогу не збільшився. Закладені гроші довелося ділити на більшу кількість закладів — і суми вийшли меншими.
Слабке фінансування погано впливає на якість послуг. Рекомендований НСЗУ термін перебування пацієнта в паліативному стаціонарі — 7-14 днів. Але розвиток важких хвороб непередбачуваний. Людина може потребувати такої допомоги місяцями чи навіть роками. Та й відстежити неякісні послуги досить складно. Деякі заклади підписують договори з НСЗУ, не розуміючи, що таке паліативна допомога, не маючи потрібного досвіду, навченого персоналу чи навичок спілкування з «важкими» пацієнтами.
Неврегульованою залишається й сфера приватних хоспісів. Я не знаю жодного приватного хоспісу чи будинку догляду, який надає повний спектр паліативної допомоги. Наприклад, під Києвом можна побачити багато таких «хоспісів» або «установ». Їх ніхто не регламентує, у них немає ліцензії на знеболення та надання медпослуг. Вони ж називають себе хоспісами, тому що попит на цю послугу дуже великий, навіть у Києві вона забезпечена не повністю. По суті, це просто приватні притулки для літніх, що перетягують на себе частку платоспроможних людей. Але вони не знають, що в хоспісах повинна бути принаймні ліцензія на знеболення, аби надати адекватну допомогу.

Чому не можна казати, що хтось когось «здав» у хоспіс?
Кожна сім'я, кожна історія пацієнта, його хвороби, стосунків дуже індивідуальна. Часто пацієнти, розуміючи, що родина не справляється з доглядом за ними, можуть самі попросити про госпіталізацію до хоспісу. Він отримуватиме кваліфіковану допомогу, а рідні будуть його провідувати, допомагати в догляді. Пацієнт розуміє, що родичі не повинні хворіти разом із ним, у них є власне життя. Часто такі рішення пов’язані з матеріальним станом родини, коли, наприклад, для опіки над важкохворою матір'ю донька вимушена покинути роботу — це ситуація глухого кута. Або виникають питання інтимної гігієни. Чоловікам буває некомфортно, якщо за ними доглядає та проводить інтимні гігієнічні процедури дочка.
Головне в процесі ухвалення рішення — це воля пацієнта. Філософія паліативної допомоги говорить про те, що саме пацієнт є в центрі уваги всієї команди — медиків, родичів, соціальних працівників, духівників. Інші ситуації теж зустрічаються, коли сам хворий хотів би залишитися вдома, але родина проти. Або ж пацієнт самотній. Завжди хочеться сказати хворим і їх родинам — ви не одні. Шукайте інформацію, звертайтеся до сімейних лікарів, соціальних служб, ресурсів в інтернеті.
Ви завжди можете поїхати до хоспісу, познайомитися з персоналом і вирішити, чи готові ви довірити свого родича цим співробітникам. Також в Україні та в Києві зокрема є декілька мобільних служб паліативної допомоги, котрі намагаються покрити потребу в паліативній допомозі вдома для тих пацієнтів, які не хочуть бути в хоспісі.
Як із початком пандемії змінилася робота служб паліативної допомоги?
На час епідемії відвідування пацієнтів у хоспісах і паліативних відділеннях або зовсім заборонили, або обмежили. Люди, які перебувають у хоспісах — найвразливіша категорія пацієнтів. І якщо вони захворіють на коронавірус, нічого хорошого для них це не віщуватиме. До того ж паліативні відділення та хоспіси — це досить закрита система, і якщо родич, лікар чи пацієнт принесе туди коронавірус, то захворіють усі.
Звичайно, такі випадки вже траплялися. Повна заборона відвідування таких відділень — теж не вихід, оскільки категорія пацієнтів специфічна. Як можна заборонити родичам відвідувати хворого, що помирає? Як обмежити спілкування дітей із мамою чи татом? За час карантину різні заклади охорони здоров’я ухвалювали різні рішення. Деякі паліативні відділення були закриті для відвідувань, деякі ні. Але всі мали дотримуватися вимог інфекційного контролю: маски, халати, обробка рук.
Були паліативні відділення, які перепрофілювали для пацієнтів з COVID-19. І в більшості таких випадків альтернативних відділень чи приміщень для важкохворих пацієнтів не надали. Нам дуже не подобається ця ситуація, але, на жаль, епідемія COVID-19 негативно вплинула на можливість отримання паліативної медичної допомоги.
Інша проблема — безпека персоналу. Через дефіцит засобів індивідуального захисту та шалений попит ціни піднялися в декілька разів за період карантину. Хоспіси та паліативні відділення просто не мали змоги придбати все необхідне. Виручали благодійники та спонсори.
На жаль, у хоспісах і паліативних відділеннях за цей час не відбулося жодної цифровізації. Багато відділень навіть не мають інтернету.
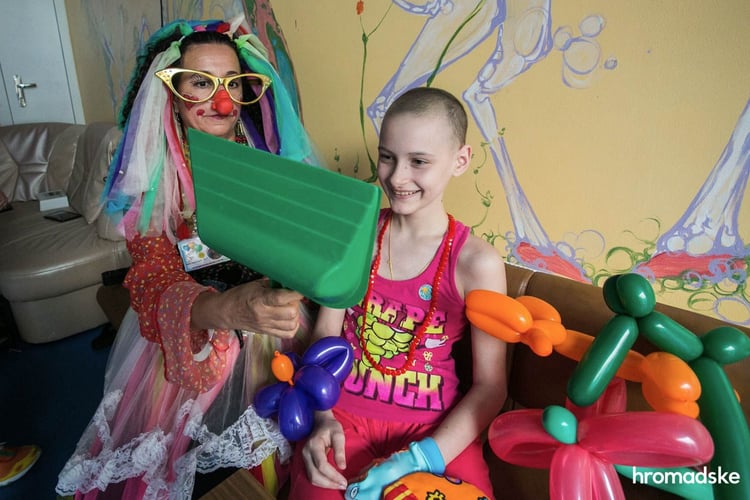
Ми чули про лікарняних клоунів. Про що саме йдеться?
Не всі знають, але у світі лікарняні клоуни працюють не лише з дітьми, а й із дорослими паліативними пацієнтами. Перед карантином ми почали співпрацювати з командою лікарняних клоунів «Червоні носи» з Рівного. Я знаю їх із 2012 року й захоплююсь їхньою працею. Спочатку всі в хоспісі думали, що це аніматори, і не розуміли, навіщо це все.
Але лікарняні клоуни — це спеціально навчені люди, які пройшли багато тренінгів і знають, як підійти до людини, чітко розуміючи кордони. Наші візити тривали з липня 2019 по березень 2020 року. Було дуже прикро усвідомити, що під час карантину ми не зможемо приїжджати. Адже вдалося встановити контакт, кожен приїзд був терапією не лише для пацієнтів, а й для персоналу. Найголовніше, що працівники, лікарі, медсестри побачили у хворому людину, особистість. Вони почали дзвонити й казати — такий-то пацієнт дуже хоче пончиків. І ми намагалися встигнути, бо в паліативній допомозі час є безцінним ресурсом — завтра його може вже не бути. Це надважливо, тому що в нашій медицині пацієнт — не людина, а тіло, над яким проводять медичні маніпуляції. Ми забуваємо про живе спілкування та повагу.
Супроводжувати людину, яка помирає, спостерігати за нею — це важка праця. Непросто передовсім психологічно. На жаль, такої допомоги у відділеннях практично немає. І медичний персонал швидко вигорає. За штатним розписом у лікарнях мають бути психологи, але вони зустрічаються вкрай рідко. Так само відсутні матеріальні стимули — наприклад, підвищена плата за важкі умови праці у сфері паліативної допомоги. В Україні взагалі немає спеціалізації «лікар паліативної допомоги» та «медична сестра паліативної допомоги». Освіта все ще формує єдиний підхід до пацієнта — лише врятувати. Ми рідко зустрічаємо медичних працівників, які готові працювати у сфері, де класична медична наука фактично зазнала фіаско. Пацієнт не вилікується, він потребує супроводу наприкінці життя. Тому лікарі та медичні сестри, які працюють у паліативній допомозі — це безцінні кадри.
Як зміниться ставлення до смерті через пандемію?
Ми не знаємо, коли і як помремо. Мабуть, це єдине правило, яке слід пам’ятати. Наше суспільство дуже швидко списує людей. Панує думка: «Чому він посміхається / навіщо йому вечірка / для чого концерт — він усе одно помирає». Ось таке ставлення до важкохворих пацієнтів має змінити розвиток паліативної допомоги. Обійняти рідних, простити або вибачитися, зробити те, що не встиг, поки був здоровий і відкладав на потім, піти на концерт, випити кави — насправді пацієнти просять допомогти їм зробити дуже прості речі. На жаль, наші хворі, особливо старше покоління, не привчені казати про те, чого їм хочеться. Вони довго не наважуються попросити.
На тему смерті в нас говорить достатньо вузьке коло людей. Широкого суспільного обговорення й розуміння підходів до пацієнта, родини, періоду втрати та скорботи немає. Коли ми звертаємося до селебрітіз або депутатів, нам кажуть, що це непопулярна тема, не хочуть про це говорити. Чесно кажучи, із заздрістю дивимося на ту ж Англію, де хоспісами та паліативними службами опікується королівська родина. Там залучають багато коштів для того, щоб допомогти людям гідно завершити життя.
Цікавий феномен: коли людина приходить у цей світ, її зустрічають із подарунками, квітами, усі радіють; а коли помирає — намагаються уникати. Смерть — це природний елемент життя, як і народження, тому людина точно не має відходити у стражданнях і на самоті.
Чи змінить світ епідемія COVID-19?
Я не думаю. Ми всі дуже прагнемо повернутися до нормального життя. Втрати, які зараз мають багато сімей через вірус, назавжди залишаться в їхній пам’яті. А світ побіжить далі. Саме служби паліативної допомоги володіють навичками догляду, комунікації, мають досвід підтримувальної терапії, відновлення, респіраторної підтримки, супроводу в скорботі родин і безліч інших важливих знань.
Для того, аби ситуація змінилася, нам слід почути голоси пацієнтів і їхніх родин. Часто ми отримуємо звернення від родичів — не знеболили, що робити? Підказали, питання вирішили, рецепт виписали, але офіційну скаргу родичі подавати не хочуть. То які ж аргументи? Якщо немає жодних позовів до суду чи листів до управлінь, закладів, міністерств. Наш фонд продовжує роботу й у часи карантину. Запити пацієнтів стають ще більшими — саме через обмеження госпіталізації, потреби закладів так само зростають через брак обладнання та засобів захисту.
Автор: Андрій Яніцький, Центр журналістики Київської школи економіки
Авторка: Людмила Галичина, аналітична платформа VoxUkraine
- Поділитися: